Mycose des Ongles : Reconnaitre les Signes et Traiter Efficacement
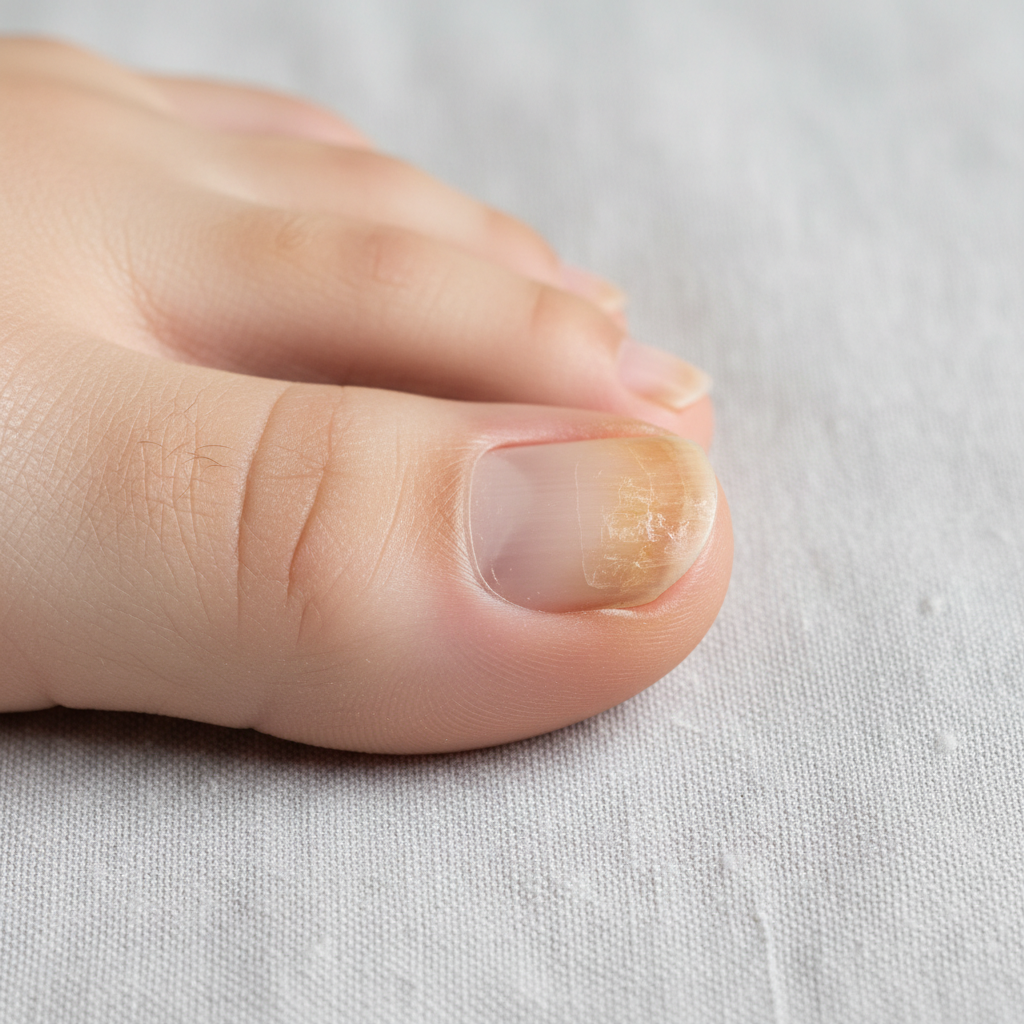
La mycose des ongles (onychomycose) est une infection fongique qui touche environ 10 % de la population francaise et 30 % des plus de 60 ans (source : Societe Francaise de Dermatologie, 2025). Causee par des champignons qui se nourrissent de keratine, elle debute par une tache blanche ou jaune sur le bord libre de l’ongle et progresse vers l’epaississement puis la deformation si elle n’est pas traitee. Le traitement dure 6 a 12 mois — le temps de renouvellement complet de l’ongle.
Qu’est-ce qu’une onychomycose
L’onychomycose est causee par des champignons microscopiques : dermatophytes (80 % des cas), levures du genre Candida (15 %) ou moisissures (5 %). Ces organismes proliferent dans les milieux chauds et humides.
Les ongles de pieds sont 7 fois plus touches que ceux des mains — l’environnement confine des chaussures cree les conditions ideales pour les champignons.
Les signes a reconnaitre selon le stade
Stade precoce (1 a 3 mois)
Les premiers signes sont discrets et souvent confondus avec un traumatisme ongulaire :
- Une tache blanche ou jaunatre sur le bord libre
- Un leger epaississement localise
- Une perte de transparence de la plaque ongulaire
A ce stade, un traitement local suffit dans 85 % des cas.
Stade intermediaire (3 a 6 mois)
Sans traitement, l’infection progresse :
- L’ongle s’epaissit et devient friable
- La couleur vire au jaune, brun ou verdatre
- Des debris s’accumulent sous l’ongle (hyperkeratose sous-ungueale)
- L’ongle commence a se decoller de son lit (onycholyse)
Stade avance (6 mois et plus)
L’ongle peut etre entierement envahi :
- Deformation marquee de la plaque ongulaire
- Douleur a la pression, notamment dans les chaussures
- Risque de propagation aux ongles voisins
Ne confondez pas une mycose avec des ongles cassants classiques : la fragilite seule, sans coloration ni epaississement, releve rarement d’une infection fongique.
Les facteurs de risque
| Facteur | Explication |
|---|---|
| Piscines et vestiaires | Sol humide contamine par les dermatophytes |
| Chaussures fermees prolongees | Milieu chaud et humide, transpiration |
| Traumatismes repetes | Micro-lesions = porte d’entree pour les champignons |
| Diabete | Immunite diminuee, circulation reduite aux extremites |
| Age avance (60+) | Croissance ralentie, ongles plus vulnerables |
| Transpiration excessive | Humidite permanente qui favorise la proliferation |
Les prothesistes ongulaires font partie des professionnelles les plus exposees : le contact quotidien avec des ongles potentiellement infectes exige une hygiene rigoureuse. Les formations certifiantes en onglerie incluent un module complet sur les normes d’hygiene et de sterilisation.
Les traitements medicaux
Traitements locaux
Pour les mycoses debutantes touchant moins de 50 % de la surface de l’ongle :
- Vernis antifongiques (amorolfine, ciclopirox) : application 1 a 2 fois par semaine pendant 6 a 12 mois — taux de guerison de 55 a 60 %
- Cremes antifongiques : application quotidienne apres meulage de la zone infectee
- Solutions filmogenes : film protecteur qui libere l’antifongique en continu
Traitements oraux
Pour les mycoses etendues (plus de 50 % de l’ongle) ou resistantes au traitement local :
- Terbinafine : traitement de reference, 3 a 6 mois, taux de guerison de 76 %
- Itraconazole : en cures pulsees (une semaine par mois pendant 3 mois)
Ces traitements imposent un suivi medical avec bilan hepatique avant et pendant le traitement.
Les approches naturelles en complement
Certains remedes naturels completent le traitement medical (sans le remplacer) :
- Huile essentielle d’arbre a the : proprietes antifongiques documentees dans une etude du Journal of Antimicrobial Chemotherapy — appliquer pure matin et soir sur l’ongle infecte
- Vinaigre de cidre : bains de pieds (1 volume de vinaigre pour 2 volumes d’eau tiede, 20 minutes, 3 fois par semaine)
- Bicarbonate de soude : en pate epaisse, appliquer sur l’ongle 15 minutes avant rincage
Point important : Si l’infection persiste apres 4 semaines de soins naturels, consultez un dermatologue ou un podologue pour un prelevement mycologique. Un diagnostic precis oriente le choix de l’antifongique.
Prevention : les gestes au quotidien
La prevention vaut mieux que 12 mois de traitement :
- Sechage minutieux des pieds et des espaces entre les orteils apres la douche
- Chaussettes en coton changees tous les jours
- Sandales dans les lieux publics humides (piscines, douches collectives, vestiaires)
- Alternance des chaussures pour permettre le sechage complet entre deux utilisations
- Desinfection des instruments de manucure et pedicure a chaque usage
- Pas de partage de coupe-ongles, limes ou chaussettes
En salon, une prothesiste ongulaire formee respecte un protocole strict de sterilisation entre chaque cliente. Si vous envisagez d’ouvrir votre propre salon, l’investissement dans un sterilisateur UV ou un autoclave est une obligation sanitaire, pas une option.
La bonne hygiene des ongles previent aussi les problemes de semi-permanent : des ongles sains accrochent mieux le gel et evitent les decollements prematures.
Consulter au bon moment
Un diagnostic precoce raccourcit le traitement de plusieurs mois. Prenez rendez-vous chez un dermatologue des l’apparition d’une tache persistante ou d’un epaississement localise. Le prelevement mycologique (indolore, 5 minutes) confirme le diagnostic et identifie le champignon responsable — information qui determine le traitement le plus efficace.